拉荷亚——胶质母细胞瘤是最常见、最致命的脑癌,它会迅速生长,侵入并破坏健康的脑组织。 肿瘤向大脑发出癌性卷须,使得手术切除肿瘤变得极其困难或不可能。
现在,索尔克科学家发现,抗 CTLA-4 免疫疗法可显着提高患有胶质母细胞瘤的小鼠的存活率。 此外,他们发现这种疗法依赖于称为 CD4+ T 细胞的免疫细胞浸润大脑,并触发永久驻留在大脑中的称为小胶质细胞的其他免疫细胞的肿瘤破坏活动。
 左起:Susan Kaech、Dan Chen 和 Siva Karthik Varanasi。
点击这里
以获得高分辨率图像。
左起:Susan Kaech、Dan Chen 和 Siva Karthik Varanasi。
点击这里
以获得高分辨率图像。
信用:索尔克研究所
发表于
免疫增强
11 年 2023 月 XNUMX 日,研究结果表明利用人体自身的免疫细胞对抗脑癌的好处,并可能带来更有效的免疫疗法来治疗人类脑癌。
“目前胶质母细胞瘤没有有效的治疗方法——今天的诊断基本上就是死刑,”教授说
苏珊·凯奇
,资深作者,NOMIS 免疫生物学和微生物发病机制中心主任。 “我们非常高兴找到一种免疫治疗方案,该方案使用小鼠自身的免疫细胞来对抗脑癌,并导致肿瘤显着缩小,在某些情况下甚至消除肿瘤。”
当手术、化疗和放疗等标准癌症治疗不再有效时,医生越来越多地转向免疫疗法。 免疫疗法鼓励人体自身的免疫细胞寻找并摧毁癌细胞。 尽管免疫疗法并不普遍,但它对许多肿瘤有效,并为许多患者提供了强烈、持久的抗癌反应。 Kaech 希望找到利用免疫系统的新方法来开发更安全、更持久的脑癌治疗方法。
她的团队发现了三种在脑癌研究中被忽视的抗癌工具,它们可以合作并有效地攻击胶质母细胞瘤:一种称为抗 CTLA-4 的免疫治疗药物和两种称为 CD4+ T 细胞和小胶质细胞的特殊免疫细胞。
抗 CTLA-4 免疫疗法的作用是阻断细胞生成 CTLA-4 蛋白,如果不阻断该蛋白,则会抑制 T 细胞活性。 它是第一种旨在刺激我们的免疫系统对抗癌症的免疫治疗药物,但很快又出现了另一种毒性较小的抗 PD-1 药物,并且得到了更广泛的使用。 由于抗 PD-4 在临床试验中优先,抗 CTLA-1 是否能有效治疗胶质母细胞瘤仍不清楚。 不幸的是,在多项针对胶质母细胞瘤的临床试验中,发现抗 PD-1 药物无效——这一失败激发了 Kaech 去研究抗 CTLA-4 药物是否会有所不同。
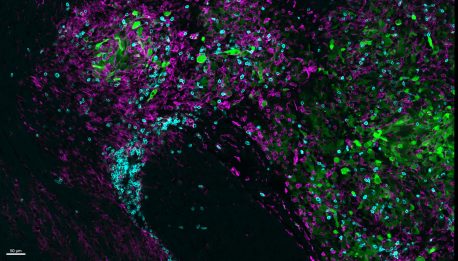 抗 CTLA-4 疗法诱导免疫系统的杀伤性 T 细胞(青色)浸润胶质母细胞瘤(绿色),并促进与称为小胶质细胞(洋红色)的大脑驻留免疫细胞的抗肿瘤伙伴关系。
抗 CTLA-4 疗法诱导免疫系统的杀伤性 T 细胞(青色)浸润胶质母细胞瘤(绿色),并促进与称为小胶质细胞(洋红色)的大脑驻留免疫细胞的抗肿瘤伙伴关系。
点击这里
以获得高分辨率图像。
信用:索尔克研究所
至于专门的免疫细胞,CD4+ T 细胞在癌症研究中经常被忽视,而青睐类似的免疫细胞 CD8+ T 细胞,因为已知 CD8+ T 细胞可以直接杀死癌细胞。 小胶质细胞全职生活在大脑中,在那里巡逻入侵者并对损伤做出反应——它们是否在肿瘤死亡中发挥任何作用尚不清楚。
首先,研究人员比较了接受抗 CTLA-4 与抗 PD-1 治疗的胶质母细胞瘤小鼠的寿命。 在发现阻断 CTLA-4 可以显着延长它们的寿命,但阻断 PD-1 却没有,之后,研究小组继续研究是什么导致了这一结果。
他们发现,在抗 CTLA-4 治疗后,CD4+ T 细胞会分泌一种名为干扰素 γ 的蛋白质,该蛋白质会导致肿瘤抛出“应激信号”,同时警告小胶质细胞开始吞噬那些应激的肿瘤细胞。 当它们吞噬肿瘤细胞时,小胶质细胞会在其表面呈现肿瘤碎片,以保持 CD4+ T 细胞的注意力并产生更多的γ干扰素,从而形成一个重复的循环,直到肿瘤被摧毁。
“我们的研究证明了抗 CTLA-4 的前景,并概述了 CD4+ T 细胞和其他大脑驻留免疫细胞联合起来杀死癌细胞的新过程,”共同第一作者、Kaech 实验室的博士后研究员 Dan Chen 说。 。
为了了解小胶质细胞在这个周期中的作用,研究人员与合著者和索尔克教授合作
格雷格·莱姆克
,Françoise Gilot-Salk 主席的持有者。 几十年来,莱姆克
研究了小胶质细胞使用的关键分子,称为 TAM 受体
发送和接收重要消息。 研究人员发现,TAM 受体告诉小胶质细胞在这个新的周期中吞噬癌细胞。
“我们对小胶质细胞和 CD4+ T 细胞之间这种新颖的相互依赖性感到震惊,”共同第一作者、Kaech 实验室的博士后研究员 Siva Karthik Varanasi 说。 “我们已经对如此多的新生物学问题和治疗解决方案感到兴奋,它们可能从根本上改变胶质母细胞瘤等致命癌症的治疗。”
将这一抗癌难题的各个部分联系起来,使研究人员比以往任何时候都更接近于理解和治疗胶质母细胞瘤。
NOMIS 主席 Kaech 表示:“我们现在可以通过尝试将脑肿瘤周围的局部小胶质细胞转变为肿瘤杀手来重新构想胶质母细胞瘤的治疗。” “CD4+ T 细胞和小胶质细胞之间建立伙伴关系正在创造一种我们以前不知道的新型高效免疫反应。”
接下来,研究人员将检查这种癌症杀伤细胞周期是否存在于人类胶质母细胞瘤病例中。 此外,他们的目标是研究具有不同胶质母细胞瘤亚型的其他动物模型,扩大他们对该疾病和最佳治疗的了解。
其他作者包括 Toshiro Hara、Kacie Traina、Ming Sun、Bryan McDonald、Yagmur Farsakoglu、Josh Clanton、Shihao Xu、Lizmarie Garcia-Rivera、Thomas H. Mann、Victor Du、H. Kay Chung、Ziyan Xu、Victoria Tripple、Eduardo Casillas 、马世新、卡罗琳·奥康纳、杨启元、郑叶和索尔克的托尼·亨特。
这项工作得到了美国国立卫生研究院 (CA195613)、癌症研究所、达蒙·鲁尼恩癌症研究基金会和国家癌症中心奖学金的支持。
作者:
10.1016/j.immuni.2023.07.015

